高齢者への意識調査によれば、治る見込みのない病気になった場合、およそ55%の人が「自宅」で最期を迎えたいと考えています。しかし、実際に自宅で死を迎える人は全死亡者の十数%で、およそ75%が病院で亡くなります。それはなぜでしょう。地域の医療・介護資源の不足や過大な介護負担などが考えられますが、より大きな要因として、本人や家族が死を認め、受け入れること(受容)の難しさが指摘されています。最期の時まで自分の家で暮らし続けるための心がまえについて、シリーズでお伝えします。
今回は、年間500件を超える看取りを行っている「医療法人社団 悠翔会」の理事長、佐々木淳先生にお話を伺いました。
※調査・統計は、「平成24年度・高齢者の健康に関する意識調査」(内閣府)、「平成27年・人口動態統計」(厚生労働省)による。

佐々木 淳(ささき じゅん)先生
医療法人社団 悠翔会 理事長・診療部長、医学博士。筑波大学医学専門学群、東京大学大学院博士課程卒業。三井記念病院、医療法人社団 哲仁会 井口病院副院長等を経て、2006年に在宅総合診療を提供する医療法人社団 悠翔会を設立。
 1「家で最期を迎える」とは?
1「家で最期を迎える」とは?
なぜ病院で最期を迎えることになるのか?
高度成長期以前は日本人のほとんどが自宅で生まれて亡くなっていたため、人の「生き死に」の一部始終を身近で感じることができました。やがて医療が進歩し、「心身の不調は医療で治すことができる」という感覚が定着していきます。それに伴い、誕生や死の場所が病院などの医療機関に移り、日常生活の場で目にする機会が減りました。このため、現代人には「人間はいずれ死ぬもの」という実感が薄れていると佐々木先生は指摘します。
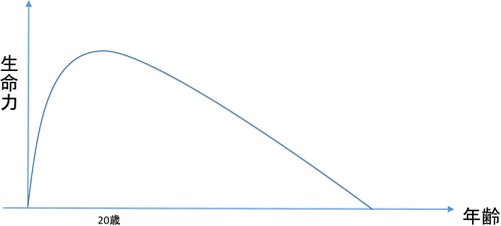
「人間の生命力は、放物線を描いて変化していくと考えることができます(図)。生まれた時には生命力はゼロ、それが徐々に上がっていき、20歳くらいにピークを迎え、次第に落ちて80歳前後でゼロになって亡くなるわけです。
生を受けて、この曲線のような変化を経て亡くなっていくことは、生理的な現象です。最期に近くなった段階で生命力が落ちて弱っていくことを『老衰』といいますが、この段階になって医療で元気に戻せないとしても、それは『治療に失敗した』のではなく、自然な経過に過ぎません。
老衰は治すものではありません。お産は病気ではないので公的な医療保険が使えませんが、本来は、それと同様に老衰も医療の対象ではありません。でも、人間の生命力の変化に疎くなっている現代人の多くは、老衰を受け入れる(受容する)ことができずに、病院に行けばどうにかなるものだと何となく思っています。それで、多くの方が病院で最期を迎えているのです。」(佐々木先生)
図 生まれてから亡くなるまで
自宅で死を迎えるために必要な「受容」
これは、病気の場合も同様です。人生の途中で病気にかかってしまった場合、見込まれたよりも手前で曲線は下降し、より早い時期に最期を迎えることになります。治る病気であれば治療を受けて曲線を元に戻すこともできますが、残念なことに治せない場合も少なくありません。自宅で最期を迎えることを考えた場合、老衰であっても、治療が難しい病気であっても、この“治せない”運命を受け入れる(受容する)ことが最大のポイントになるといいます。
「自宅で最期を迎えるためには、完治が難しいとわかったとき、ある時点で『これが自分の天寿だ』ということを受け入れ(受容し)、残りの時間をよりよく生きるための選択をすることが大切です。これ以上、積極的に治療しても寿命に大きな変化がないのであれば、自分の力で生きられるところまで生き切るという選択もあるはずです。
延命のための治療は病気を治すための療法ではありませんし、苦痛を伴うことが科学的にもわかっています。それを前提に、例えば、治療をすれば3カ月長く生きられるのであれば、その3カ月の意味を考えて、納得のいくようにご本人が選択するべきだと思います。まもなくお孫さんが生まれるといった理由があるのであれば、貴重な時間ですから入院して治療を続けるのもいいでしょう。でも、『3カ月の違いなら、ずっと病院にいてつらい治療を受けるよりも、家で自分のしたいことをして過ごしたい』という選択があってもいいのです。
大切なのは、選択肢がたくさんある早い時期に、身体の状況と運命を受容し、ご本人や家族が主体的に『その後』を選ぶこと。幸せな最期にはそれが不可欠です。もちろん、自分で納得のいく選択であれば、病院で亡くなっても、自宅で亡くなっても、どちらでもかまいません。」(佐々木先生)
医師のサポートは?
身体の状態が回復しない事実を受け入れ、積極的な治療をしないという選択をした場合、病院にいる必要はなくなります。そこで、自宅において最期の時期をよりよく過ごすためのケアを医師が行うのが「在宅医療」です。医師は次のようなサポートをしてくれます(なお、在宅医療は、終末期だけでなくすべての患者が対象になりますが、今回の記事では、テーマに従って治療が困難な終末期の患者のケースに限定しています)。
「受容」を支援する
在宅医療で納得のいく最期を迎えるには、「受容」が前提になります。医師は、患者が状況を受け入れられるようサポートを行います。例えば、完治が難しい病気でも、最期まで立ち向かい、治療を続けなければいけないという固定観念に縛られ、苦しんでいる人がいます。この場合、苦しみを緩和して、残された人生をよりよく生きるための選択肢もあることがわかれば、「残された時間をポジティブに生きよう」と気持ちを転換できることもあるそうです。ただ、大切なのは、他人が教えるのではなく本人が気づくこと。そこで、佐々木先生は、会話の中から患者の本心を引き出し、本人の気づきを手伝う「援助的コミュニケーション」に注力しているといいます。
残された時間をよりよく生きるための医療
在宅医療とは、“死を迎える”ための医療ではなく、残る時間を望む形で“よりよく生きる”ための医療です。例えば、体力が落ちていくときには、「トイレには自分で行きたい」「食事は口から食べたい」など、よりよい暮らしを実現できるよう支援を行います。佐々木先生は在宅医療を「生活支援」と表現し、「私たちは病気を診ているのではなく、利用者の生活を見ている」と語ります。
今後の見込みを示し、選択を助ける
在宅医療で、最期の時をどのように過ごすのかを自分で選択するために、医師は、残り時間を含め、病気の今後の経過をしっかり患者に伝える必要があります。佐々木先生は、人生の最期に向かっていくプロセスを「下山」にたとえます。
「山を下りるときに、崖から飛び降りるのも1つの選択肢ではあります。でも、景色がよいルートもあれば、花畑を通るルートもある。どんな下り方があるのか、ルートを知っている私たち医師が伝え、患者さんにも一緒に考えてもらいます。『まっすぐ下るのもいいけど、寄り道をすると花畑がありますよ』とか、『少しリハビリすれば、また少し登れるかもしれません』とか。考え得る見込みを伝え、道を一緒に考えてそのための備えをし、納得を得たうえで山を下っていきます。」
身体に起こる変化を家族に伝える
終末期の医療において、自宅と病院で大きく異なるのは、病院では治療が前提となり、「最期まで医療によって命が管理される」ということです。一方、在宅医療では、望まない延命治療を受けずに“自然な”最期を迎えることができます。
しかし、家族が死に向かう経過を理解していない場合、本人は望んでいなくても、不安になって救急車を呼んでしまうかもしれません。病院に運ばれれば当然、延命治療が始まります。そこで、医師は、家族など周囲の人に対して、最期が近づいてきたときに人間の身体に起こる変化をあらかじめ詳しく説明し、残された時間の目安を伝えるようにします。こうすることで、家族は亡くなる人の変化を自然なものとして受け入れ、不安なく見届けられるようになります。
病院に入院していると「患者」と見なされますが、自宅にいれば当たり前の「生活者」として暮らし続けることができます。自分の家で最期まで自分らしく生きることを支えるのが、「在宅医療」です。
-
① 「家で最期を迎える」とは?
















